Hur vet vi det? Det är den återkommande frågan i en vetenskaplig kultur. Har vi stöd för vad vi påstår eller är det bara en åsikt? Finns det evidens?
Utveckling av nya cancerbehandlingar ger många exempel på den återkommande frågan. Läkemedelstillverkaren vill naturligtvis gärna kunna påstå att den nya behandlingen är effektivare än existerande alternativ och att doseringarna som rekommenderas ger god effekt utan alltför stora biverkningar. Men först måste frågan besvaras: Hur vet vi det?
Det räcker inte att ställa frågan en gång. Frågan måste upprepas för varje aspekt av behandlingen. Varje påstående om effektivitet, biverkningar och doseringar måste kunna stödjas genom svar på frågan. Hur besvaras frågan? Hur kontrollerar vi att det inte bara är åsikter? Genom kliniska studier på cancerpatienter som ställer upp som försökspersoner.
En ny forskningsetisk studie visar dock hur ett etiskt mycket känsligt påstående ofta upprepas i cancerforskningen, utan att frågan ”Hur vet vi det?” ställs och besvaras på ett tillfredsställande sätt. Vilket påstående? Det handlar om påståendet att det går bättre för cancerpatienter som ställer upp i kliniska studier än för cancerpatienter som får vanlig vård. Påståendet är etiskt känsligt, eftersom det kan motivera patienter att delta i studier.
I en stor intervjustudie undersökte etikerna först om påståendet förekommer bland läkare och sköterskor som arbetar med kliniska studier. Sedan undersökte de genom en systematisk litteraturgenomgång om påståendet har vetenskapligt stöd. Det uppseendeväckande svaret på frågorna är: Ja, påståendet är vanligt. Nej, påståendet saknar stöd.
Patienter som rekryteras till kliniska studier riskerar således att vilseledas av en vanlig men ogrundad åsikt om att forskningsdeltagande ger bättre behandling. Naturligtvis kan man tänka sig att patienter i forskning åtminstone får bättre indirekta effekter genom den stora uppmärksamhet som de får: bättre uppföljning, fler prover, mer samtal med läkare och sköterskor. Men indirekta effekter på behandlingsutfall borde ha synts i litteraturstudien. Beträffande mer subjektiva effekter påpekas i artikeln att betydelsen av större uppmärksamhet varierar med patienternas tillstånd och preferenser. För en mycket sjuk patient är det inte alltid en positiv erfarenhet att lämna alla de prover som forskningen behöver. Generellt kan man alltså inte säga att forskningsdeltagande ger positiva indirekta effekter.
Så skriver artikelförfattarna, däribland Tove Godskesen och Stefan Eriksson vid CRB, i den föredömligt klart skrivna artikeln i BMC Cancer: Are cancer patients better off if they participate in clinical trials? A mixed methods study. Tove Godskesen ledde studien bakom artikeln.
En etiskt viktig slutsats i artikeln är att om påståendet om bättre behandling används när patienter rekryteras till forskning, så får patienterna vilseledande information. I stället bör altruistiskt forskningsdeltagande betonas. Genom att delta i studier kan patienter stödja ny kunskap som möjliggör bättre cancerbehandlingar för framtida patienter.
Artikeln redovisar alltså för ett fall där frågan ”Hur vet vi det?” har svaret: ”Vi vet inte, det är bara en åsikt.” Men då vet vi åtminstone att vi inte vet! Hur vet vi det? Genom undersökningarna som redovisas i artikeln – läs den!

Skrivet av…
Pär Segerdahl, docent i filosofi vid Centrum för forsknings- och bioetik och redaktör för Etikbloggen.
Zandra Engelbak Nielsen, Stefan Eriksson, Laurine Bente Schram Harsløf, Suzanne Petri, Gert Helgesson, Margrete Mangset and Tove E. Godskesen. Are cancer patients better off if they participate in clinical trials? A mixed methods study. BMC Cancer 20, 401 (2020). https://doi.org/10.1186/s12885-020-06916-z
I dialog med kliniker






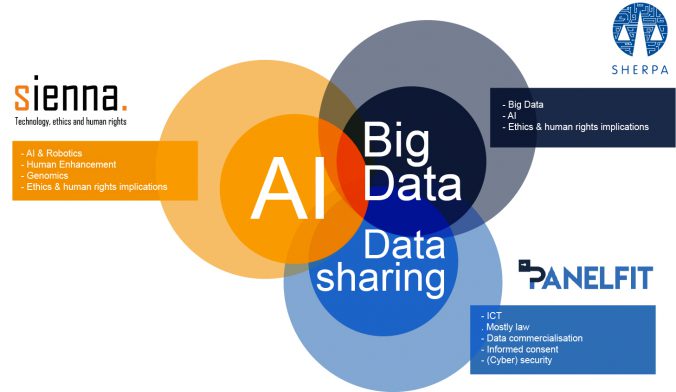
 Kanske använder du Google Maps när du tar dig runt i en ny stad. Frågar Siri, Alexa eller Ok Google att spela din favoritlåt på Spotify, Kanske ber du din AI hitta något du vill köpa på Amazon, eller läsa upp ett meddelande från en kompis när du sitter i bilen. Bilen kanske har en semi-autonom adaptiv farthållare… För att det ska fungera behöver mjukvaran i de olika maskinerna samla in information: Data om dig, vart du är på väg, vilken musik du gillar, var och vad du brukar handla, vilka dina vänner är och vad ni pratar om. Och såklart väcker det frågan om du är villig att ge upp en del av ditt privatliv och en bit av din personliga frihet för att kunna dra nytta av fördelarna som den här typen av teknik har att erbjuda.
Kanske använder du Google Maps när du tar dig runt i en ny stad. Frågar Siri, Alexa eller Ok Google att spela din favoritlåt på Spotify, Kanske ber du din AI hitta något du vill köpa på Amazon, eller läsa upp ett meddelande från en kompis när du sitter i bilen. Bilen kanske har en semi-autonom adaptiv farthållare… För att det ska fungera behöver mjukvaran i de olika maskinerna samla in information: Data om dig, vart du är på väg, vilken musik du gillar, var och vad du brukar handla, vilka dina vänner är och vad ni pratar om. Och såklart väcker det frågan om du är villig att ge upp en del av ditt privatliv och en bit av din personliga frihet för att kunna dra nytta av fördelarna som den här typen av teknik har att erbjuda.


Senaste kommentarer